Dijabetes melitus je patološko stanje koje karakterizira kršenje metaboličkih procesa (metabolizam). To se događa zbog nedovoljne proizvodnje vlastite hormonske tvari inzulina, kao u slučaju dijabetes melitusa tipa 1 ili kršenja njegovog učinka na stanice i tkiva tijela (patologija tipa 2).
U članku se detaljno razmatraju glavne vrste dijabetes melitusa, razlike u njihovim uzrocima i mehanizmima razvoja, kao i opis značajki liječenja pacijenata.
Malo o inzulinu i njegovoj ulozi u ljudskom tijelu
Inzulin je hormon koji proizvodi gušterača. Organ se nalazi iza želuca, okružen je slezenom i petljom duodenuma. Težina gušterače je oko 80 g.
Osim hormona, žlijezda proizvodi sok gušterače, koji je neophodan za probavu lipida, ugljikohidrata i bjelančevina. Hormon inzulin sintetiziraju β-stanice. Lokalizirani su gotovo po cijeloj površini gušterače u obliku malih skupina koje se nazivaju Langerhansovi otočići. Otočići također sadrže α-stanice koje sintetiziraju hormonski aktivnu tvar glukagon. Ovaj hormon djeluje suprotno od inzulina.
Odrasla zdrava osoba ima oko milijun ovih otočića ukupne težine od nekoliko grama.
Inzulin je proteinska molekula koja se sastoji od nekoliko lanaca aminokiselina. Njegova je zadaća asimilirati glukozu (šećer) u stanicama tijela. Šećer je čovjeku neophodan za dobivanje energije. Bez njega stanice i tkiva ne mogu se nositi sa svojim funkcijama.
Paralelno s unosom šećera, inzulin regulira i prodiranje aminokiselina u stanice. Aminokiseline se smatraju jednim od glavnih građevinskih materijala. Još jedna funkcija inzulina je nakupljanje lipida u tijelu.
Klasifikacija dijabetesa
Prema klasifikaciji šećerne bolesti koja je općenito prihvaćena i koristi se u modernoj endokrinologiji, patologija se dijeli na sljedeće vrste:
- Tip 1 - ovisan o inzulinu (IDDM);
- tip 2 - neovisan o inzulinu (NIDDM);
- gestacijski oblik;
- specifične vrste dijabetesa.
Potonja opcija je skupina patoloških stanja koja se međusobno razlikuju u svojoj patogenezi i uzrocima razvoja. Tu spadaju nasljedni defekti na genetskoj razini hormona inzulina ili inzulinskih sekretornih stanica, bolest uzrokovana djelovanjem kemikalija i lijekova, šećerna bolest kao posljedica infekcijskih procesa itd.
Sve vrste dijabetesa ujedinjuje hiperglikemija. To je stanje koje se očituje povišenom razinom glukoze u krvi. Na pozadini dijagnosticiranja glikemijskih brojeva temelji se potvrda ili opovrgavanje dijagnoze dijabetesa.
1 vrsta
Patologija tipa 1 (ICD-10 kod - E10) smatra se autoimunim procesom, koji rezultira smrću stanica za izlučivanje inzulina. Govoreći jednostavnim jezikom, takvi se procesi pokreću u ljudskom tijelu, tijekom kojih vlastite imunološke stanice smatraju stanice gušterače stranim i uništavaju ih.
U pravilu, tip ovisan o inzulinu nastaje kao posljedica nasljedne predispozicije, ali popratni provokativni čimbenici također igraju važnu ulogu. Statistike pokazuju da je prisutnost patologije kod djeteta moguća u sljedećim slučajevima:
- ako je majka bolesna - s učestalošću od 2%;
- bolestan otac - 5%;
- bolesni brat ili sestra - 6%.

Ako jedan od rođaka ima bolest, ostatak obitelji može biti zdrav, iako su pod visokim rizikom.
Prisutnost autoimunog procesa, odnosno antitijela u tijelu na vlastite stanice gušterače javlja se u više od 80% inzulinski ovisnih bolesnika. Često, uz bolest tipa 1, dijabetičari pate od drugih autoimunih bolesti, na primjer, kronične insuficijencije nadbubrežne žlijezde, bolesti gušterače, vitiliga, reumatizma.
Kako se razvija?
Obično se klinički znakovi bolesti pojavljuju kada je više od 85% inzulinskih sekretornih stanica već umrlo, ali ovisno o individualnim karakteristikama organizma, to razdoblje može varirati u trajanju. Često se javlja u djetinjstvu i adolescenciji. Događa se da mladi pacijenti saznaju o prisutnosti bolesti već u razdoblju akutnih komplikacija, na primjer, u ketoacidotičkom stanju.
Nedostatak energije i nedostatak inzulina dovode do masovne razgradnje masti i bjelančevina, što objašnjava gubitak težine pacijenta. Visoka razina šećera u krvi uzrokuje hiperosmolarnost, koja se očituje masivnim stvaranjem urina i razvojem simptoma dehidracije. Budući da nema dovoljno inzulina, tijelo pati od energetske gladi, pa dolazi do prekomjerne sinteze kontrainzularnih hormona, odnosno onih koji imaju suprotan učinak u odnosu na rad inzulina.
Ti hormoni uključuju kortizol, glukagon i somatotropin. Oni uzrokuju stimulaciju stvaranja glukoze u tijelu, unatoč činjenici da je razina šećera u krvi već skočila.
Masivna razgradnja masti dovodi do povećanja broja slobodnih masnih kiselina u krvi. To je okidač za stvaranje i nakupljanje ketonskih (acetonskih) tijela, koja postaju provokatori ketoacidotičnog stanja. Ako takva patologija, dehidracija i pomak pH krvi na kiselu stranu nastave napredovati, pacijent može pasti u komu, čak je moguća smrt.
Simptomi
Dijabetes tipa 1 karakterizira razvoj jarkih simptoma, koji dobivaju na težini tijekom nekoliko tjedana. Dijabetičari se žale:
- za stvaranje velike količine urina;
- pretjerana žeđ;
- stalni svrbež kože;
- gubitak težine.
Manifestacije bolesti smatraju se prilično specifičnima, ali ipak zahtijevaju diferencijalnu dijagnozu.
Gubitak težine, koji je popraćen normalnim ili povećanim apetitom, jedan je od simptoma koji razlikuju patologiju tipa 1 od drugih vrsta dijabetes melitusa. Pacijent je zabrinut zbog oštre slabosti, ne može raditi svoj uobičajeni posao, javlja se pospanost.
Progresija kliničke slike praćena je pojavom mirisa acetona u izdahnutom zraku, bolovima u trbuhu, mučninom i povraćanjem te simptomima teške dehidracije. Ako se bolest pojavi u kasnijoj dobi (oko 40 godina), simptomi nisu tako izraženi, au pravilu se kliničkim pregledom utvrđuje prisutnost bolesti.
tip 2
Dijabetes melitus neovisan o inzulinu (kod ICD-10 - E11) je kronična patologija, protiv koje se javlja visoka razina šećera u krvi zbog inzulinske rezistencije. Kasnije je poremećen i rad β-stanica Langerhansovih otočića. Paralelno s metabolizmom ugljikohidrata, patologija također utječe na metabolički proces masti.
Nasljedna predispozicija jedan je od glavnih uzroka dijabetesa tipa 2. Ako je jedan od roditelja bolestan, djeca obolijevaju u 40% slučajeva. Međutim, samo nasljedstvo nije dovoljno, provokativni čimbenici su:
- visoka tjelesna težina;
- niska tjelesna aktivnost;
- povišene brojke krvnog tlaka;
- visoke razine triglicerida u krvi;
- prisutnost rođene bebe težine više od 4 kg u prošlosti;
- prisutnost gestacijskog dijabetesa u prošlosti;
- policistični jajnici.
U ovom trenutku broj oboljelih od dijabetesa tipa 2 raste. Ovaj oblik patologije čini više od 85% svih kliničkih slučajeva. Češće obolijevaju muškarci i žene srednje i starije dobi.
Kako se razvija?
Mehanizam razvoja temelji se na činjenici da se javlja inzulinska rezistencija, odnosno gušterača proizvodi dovoljnu količinu hormona potrebnog za prijenos molekula šećera u stanice, ali same stanice gube osjetljivost na tu tvar. Rezultat je hiperglikemija.
Kako bi smanjila razinu šećera u krvi, žlijezda počinje raditi do krajnjih granica svojih mogućnosti. To izaziva iscrpljivanje inzulinskih sekretornih stanica.
Za drugu vrstu patološkog stanja, pojava ketoacidoze nije karakteristična, jer čak i malu količinu hormona sintetiziraju Langerhansovi otočići.
Simptomi
Bolest se obično manifestira kod pacijenata starijih od 40 godina. U većini slučajeva, klinička slika se kombinira s pojavom patološke tjelesne težine, promjenama u metabolizmu masti u krvnim testovima. Pridruženi simptomi:
- performanse su malo smanjene, ali to nije tako izraženo kao kod prve vrste bolesti;
- patološka žeđ;
- izlučivanje velike količine urina;
- žene mogu biti uznemirene svrbežom kože u genitalnom području i perineumu;
- na koži se pojavljuju osipi koji dugo ne zacjeljuju;
- nelagoda, osjećaj utrnulosti i goosebumps na donjim ekstremitetima.
Gestacijski tip
SZO klasifikacija dijabetes melitusa uključuje gestacijski oblik bolesti (ICD-10 kod - O24). Tipično je za trudnice. Od dijabetesa pati 5-7% pacijenata koji nose bebe. SZO klasifikacija dijabetesa i njegovih vrsta uključuje još jedan naziv za ovu vrstu patologije - dijabetes kod trudnica.
Ako se bolest pojavila kod žene prije trenutka začeća djeteta, smatra se pregestacijskim, tijekom razdoblja nošenja djeteta - gestacijskim. Trenutno mehanizam razvoja i uzroci bolesti nisu u potpunosti shvaćeni. Postoje podaci o ulozi nasljedne predispozicije. Čimbenici rizika mogu biti:
- fizičke i psihičke traume;
- zarazne bolesti;
- bolesti gušterače;
- uključivanje u jelovnik u velikim količinama hrane bogate ugljikohidratima.

Opstetričari i ginekolozi slažu se da odgovarajuća tjelesna aktivnost može smanjiti rizik od razvoja patologije.
Gestacijski oblik može se manifestirati kao manifestacija, odnosno živopisna klinička slika ili kao kršenje tolerancije glukoze. Patologija, u pravilu, nestaje sama od sebe nakon rođenja djeteta.
Žena postaje članica skupine pacijenata s visokim rizikom od razvoja dijabetes melitusa neovisnog o inzulinu tijekom sljedećih 10-15 godina.
Tijekom razdoblja nošenja djeteta, tijelo žene prolazi kroz određene promjene koje su povezane s hormonskom sferom. To je zbog funkcioniranja posteljice koja luči sljedeće hormone:
- korionski gonadotropin;
- progesteron;
- estrogeni;
- kortikosteroidi itd.
Sve te hormonski aktivne tvari uzrokuju pojavu inzulinske rezistencije. U ovoj fazi se iz gušterače opaža hiperplazija inzulinskih sekretornih stanica i otpuštanje velike količine inzulina u krv. Pojava inzulinske rezistencije dovodi do činjenice da tijelo žene počinje aktivno koristiti metaboličke proizvode masti, dok se šećer pohranjuje kako bi se hranio fetus. U uvjetima kombinacije nasljedne predispozicije za dijabetes i gore navedenih čimbenika, bolest se razvija.
Simptomi
Gestacijski tip bolesti manifestira se na isti način kao i drugi tipovi dijabetesa, ali su simptomi nešto manje izraženi. Žena možda neće obratiti pozornost na simptome, povezujući njegovu pojavu sa svojim "zanimljivim" položajem. Ako je klinička slika izražena, trudnica može podnijeti sljedeće pritužbe liječniku:
- suha usta;
- stalna želja za pićem;
- izlučivanje velike količine urina;
- povećan apetit;
- smanjena izvedba i slabost;
- pojava svrbeža i peckanja u genitalnom području.
Važno! Obično se bolest razvija krajem drugog ili početkom trećeg tromjesečja.
Utjecaj patologije na majku i fetus
Kronična hiperglikemija negativno utječe i na tijelo majke i na samo dijete. Trudnoća može biti komplicirana:
- polihidramnion;
- kasna gestoza;
- prekid trudnoće u različitim razdobljima trudnoće;
- rođenje djeteta s velikom tjelesnom težinom (više od 4-4, 5 kg).
Bebe rođene od bolesne majke imaju karakterističan izgled. Ramena su im prilično široka, potkožno masno tkivo je izraženo, lice ima okrugli oblik mjeseca. Postoji značajno oticanje kože i hipertrihoza. Najteže komplikacije bolesti su smrt ploda tijekom fetalnog razvoja i smrt novorođenčeta. U pravilu, takvi se uvjeti javljaju u prisutnosti pregestacijskog oblika bolesti.

Djeca rođena od bolesne majke razlikuju se od svojih vršnjaka velikom tjelesnom težinom i karakterističnim izgledom.
Specifične vrste
Govorimo o sekundarnim oblicima patološkog stanja koji se razvijaju pod utjecajem kemikalija, lijekova, zaraznih procesa i drugih bolesti endokrinog i ekstraendokrinog područja.
Dijabetes može biti uzrokovan sljedećim bolestima i stanjima gušterače:
- upala organa;
- mehanička oštećenja;
- uklanjanje žlijezde;
- neoplazme;
- cistična fibroza;
- pigmentna ciroza itd.
Od kemikalija i lijekova nastanku bolesti mogu pridonijeti nikotinska kiselina, hormoni kore nadbubrežne žlijezde, interferoni, hormoni štitnjače i diuretici. Popis nastavljaju opijati, otrovi namijenjeni uništavanju glodavaca, antidepresivi, lijekovi koji se koriste za antiretrovirusnu terapiju.
Od uzročnika zaraznih bolesti provocirajući čimbenici su virus rubeole i citomegalovirus.
Značajke liječenja
Terapija patološkog stanja odabire se pojedinačno za svaki klinički slučaj. Shema i metode liječenja ovise o stupnju dijabetesa, njegovoj vrsti, svjetlini kliničke slike i prisutnosti komplikacija. Kako odrediti i potvrditi prisutnost bolesti, kvalificirani endokrinolog će vam reći. On će dati upute za sljedeće dijagnostičke metode:
- opći testovi krvi i urina;
- analiza kapilarne krvi za glukozu iz prsta na prazan želudac;
- biokemija krvi;
- analiza urina za šećer;
- test tolerancije glukoze - obavezan je za sve buduće majke u razdoblju od 22 do 26 tjedana trudnoće;
- određivanje pokazatelja glikoziliranog hemoglobina.
Terapeutske mjere uključuju ne samo uzimanje lijekova, već i fizioterapijske vježbe, korekciju prehrane, podučavanje pacijenta samokontroli.

Važno je da rodbina podupire kod bolesne osobe želju za smanjenjem agresivnosti patološkog stanja i postizanjem kompenzacije.
Samo kontrola
Bolesnici s dijabetesom trebaju voditi evidenciju o osjećajima, glikemiji, razini šećera u mokraći, kao i podatke o pojedinim jelovnicima i tjelesnoj aktivnosti tijekom dana. Ukupnost takvih pokazatelja i njihovo računovodstvo je samokontrola. Svrha takvih događaja nije samo kontrolirati razinu šećera, već i interpretirati rezultate, kao i planirati svoje postupke ako brojke prijeđu prihvatljivi raspon.
Uz normalno zdravlje, važno je mjeriti razinu šećera kod kuće i bilježiti te pokazatelje barem jednom dnevno. Sve promjene u dobrobiti zahtijevaju pojašnjenje količine glukoze u krvi nekoliko puta dnevno:
- prije svakog glavnog obroka;
- neko vrijeme nakon što hrana uđe u tijelo;
- prije večernjeg odmora;
- u nekim slučajevima, možda ćete trebati jutarnje mjerenje na prazan želudac.
Glukoza u mokraći mjeri se i kod kuće. To zahtijeva prisutnost ekspresnih traka. Mogu se kupiti u ljekarnama. Prisutnost šećera u urinu znači da razina glukoze u krvi prelazi 10 mmol / l, budući da je ta brojka bubrežni prag na kojem molekule glukoze prodiru u urin.
Ako pacijent putuje, aktivno se bavi sportom ili ima bilo kakve komorbiditete, bit će potreban stroži samokontroli.
Za svakodnevni ugodan život osobe s dijabetesom potrebno je nabaviti sljedeće pojedinačne uređaje i uređaje:
- glukometar s lancetama, test trakama i potrebnim priborom;
- ekspresne trake za urin, koje mjere razinu acetonskih tijela i šećera;
- tonometri za razjašnjavanje brojeva krvnog tlaka;
- dnevnik samokontrole, gdje će se bilježiti svi potrebni podaci.
Hrana
Korekcija individualne prehrane temelj je liječenja bilo koje vrste dijabetes melitusa. S tipom 1, promjena osobnog izbornika omogućuje vam smanjenje opterećenja gušterače, smanjenje količine ugljikohidrata koji se unose u tijelo. Kod dijabetesa tipa 2 niskokaloričnom prehranom ne samo da se mogu postići gore navedeni ciljevi, već i smanjiti patološka tjelesna težina.

Pacijentima se savjetuje da promatraju tablicu broj 9, koja može imati nekoliko opcija (a, b, c).
Pacijenti se moraju strogo pridržavati dnevnog unosa kalorija. Izračunava se pojedinačno za svakog pacijenta, ovisno o njegovoj težini, dobi, spolu, utrošku energije, tjelesnoj aktivnosti, korištenoj terapiji lijekovima. U prehrani bolesnika potrebno je ograničiti unos ugljikohidrata i visokokalorične hrane. Proteini nisu samo mogući, već i potrebni, masti bi trebalo malo ograničiti, posebno kod patologije tipa 2.
Pacijenti će morati razumjeti sustav krušnih jedinica, glikemijske i inzulinske indekse proizvoda, kalorije. Karakteristike principa prehrane:
- nemojte jesti više od 8 krušnih jedinica u jednom obroku;
- zabranjene su slatke tekućine (limunada, čaj sa šećerom, sok iz trgovine);
- umjesto šećera koriste se zaslađivači, a umjesto kupovnih sokova koriste se domaći kompoti i voćni napici;
- broj jedinica kruha mora se planirati unaprijed, budući da se inzulin primjenjuje prije nego što proizvodi uđu u tijelo;
- obroci trebaju biti u malim obrocima, ali česti;
- pacijenti bi trebali dobiti dovoljnu količinu tekućine - ograničenja mogu biti u prisutnosti zatajenja bubrega ili drugih komplikacija koje su popraćene edemom.
Više o zabranjenim namirnicama, kao i onima koje treba konzumirati bez straha, možete pročitati u tablici.
| One najkaloričnije koje treba ograničiti | Dopušteni proizvodi | Dopuštena količina alkohola (o uvjetima korištenja - u nastavku) |
|---|---|---|
|
|
|
O mogućnosti konzumiranja alkohola razgovara se individualno. Mala količina je dopuštena ako postoji naknada za dijabetes melitus, nema komplikacija, pacijent se osjeća normalno. Pivo i slatki kokteli su zabranjeni.
Liječenje
Liječenje IDDM-a i gestacijskog oblika temelji se na inzulinskoj terapiji. To je proces uvođenja hormonskih pripravaka na bazi inzulina kako bi se nadomjestio nedostatak vlastite tvari u tijelu. Postoji nekoliko skupina lijekova koji se razlikuju po trajanju djelovanja i brzini nastupa učinka: ultrakratki pripravci, kratki, srednje dugotrajni hormoni i produljeni inzulini.
Obično liječnici kombiniraju dva lijeka s različitim trajanjem djelovanja u isto vrijeme. Ovo je neophodno za stvaranje najfizioloških uvjeta za gušteraču.
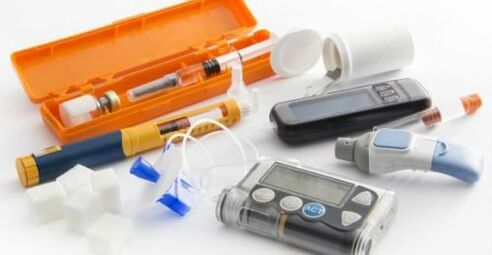
Lijekovi se daju inzulinskim štrcaljkama, špricama ili inzulinskom pumpom u automatskom načinu rada.
Bolest tipa 2 zahtijeva korištenje hipoglikemijskih tableta. Glavne skupine su bigvanidi, pripravci sulfonilureje, tiazolidindioni, glinidi itd.
Diferencijalnu dijagnozu između tipova dijabetes melitusa treba provoditi samo kvalificirani stručnjak. Također će vam pomoći u izboru terapijskog režima, optimalnog načina života i dati preporuke koje pacijentu omogućuju što bržu kompenzaciju.
























